Les maux de l’hôpital 1/6. Lancé il y a deux semaines, le « Ségur » de la santé doit aboutir d’ici à la mi-juillet à l’annonce d’une revalorisation « significative » des salaires des personnels hospitaliers.
Depuis qu’elle a obtenu son diplôme d’infirmière, il y a une dizaine d’années, Coralie (le prénom a été modifié) cumule deux emplois. L’un au sein d’un service de réanimation d’un hôpital public francilien, pour 2 000 euros net par mois, primes de week-end comprises. L’autre, théoriquement interdit, quelques jours par mois, dans le centre de dialyse d’une clinique privée, à 200 euros la journée. « Au vu des responsabilités qu’on a, on gagne très peu à l’hôpital », dit-elle, en pointant la « pénibilité de l’alternance jour/nuit et une charge en soins la nuit comparable à celle de la journée ». En dépit de ce « rythme épuisant », plusieurs de ses collègues effectuent également, selon elle, de tels « extras », qui leur permettent le plus souvent de gagner entre 300 et 500 euros de plus par mois environ.
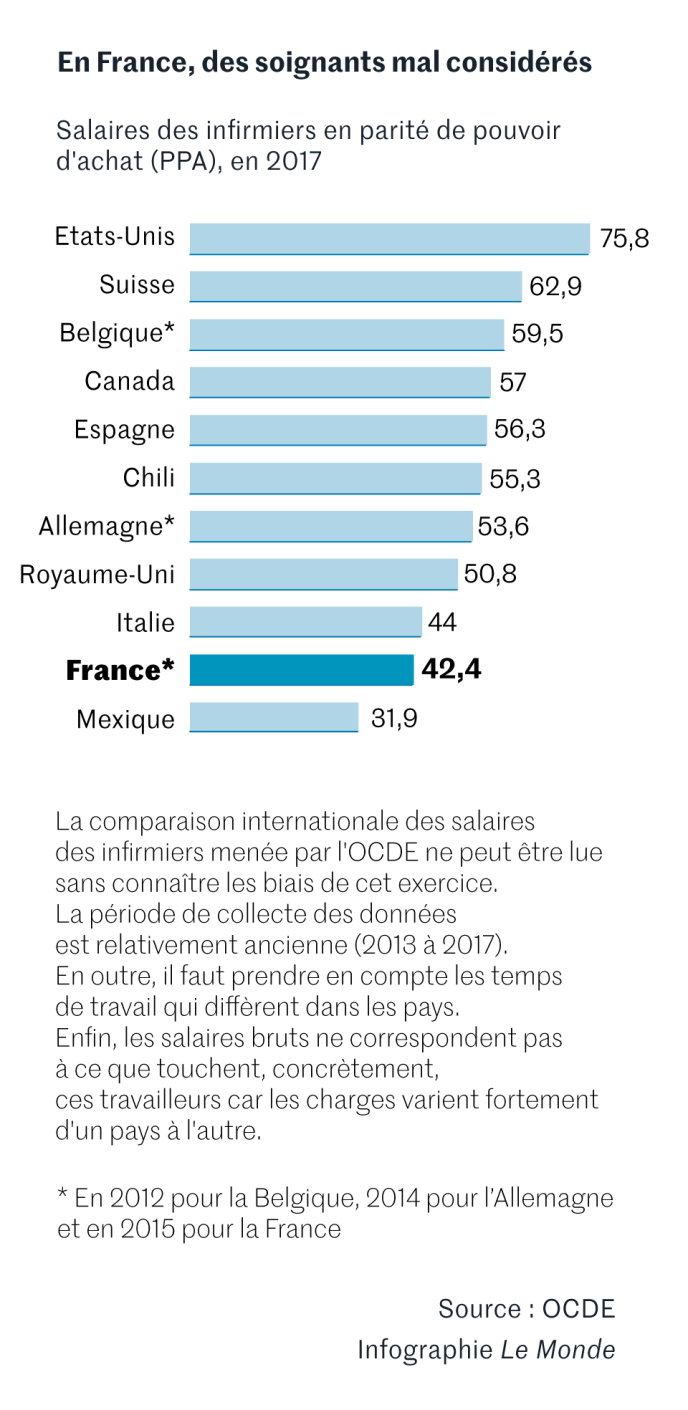
Impossible de connaître le nombre de soignants qui font de telles prestations en dehors de l’hôpital, parfois juste pour réussir à joindre les deux bouts. Mais la pratique est révélatrice d’une certaine ingratitude de l’Etat envers ses personnels soignants. Le point d’indice de la fonction publique hospitalière est quasiment gelé depuis dix ans, en hausse de seulement 1,7 % entre 2009 et 2017, selon les calculs de l’AdRHess, une structure réunissant les responsables ressources humaines (RH) des établissements de soins. Selon les derniers chiffres de l’Organisation de coopération et de développement économiques (OCDE), remontant à 2015, les 500 000 infirmiers français perçoivent une rémunération inférieure de 6 % au salaire moyen en France.
La faible rémunération des soignants « n’est pas quelque chose de nouveau, les revendications à ce sujet ont émaillé tout le XXe siècle », souligne la sociologue Fanny Vincent, coautrice de La Casse du siècle. A propos des réformes de l’hôpital public (Raisons d’agir, 2019). Pour la chercheuse, le problème remonte aux origines mêmes de l’hôpital, lorsque celui-ci était tenu par « des religieuses peu rémunérées, voire pas rémunérées du tout, ce qui a ensuite contribué à minorer le coût de la main-d’œuvre soignante de façon durable ».
Une hausse inespérée avant la crise du Covid-19
Longtemps ignorée par l’Etat, cette faiblesse salariale est aujourd’hui devenue un problème politique et sanitaire. Le « Ségur de la santé », mis en place par le gouvernement il y a deux semaines, est ainsi censé aboutir mi-juillet à une hausse « significative » des salaires. Une hausse inespérée avant la crise du Covid-19, en dépit des nombreux signes de malaise affichés par les personnels hospitaliers depuis plus d’un an.
S’il s’agit pour le gouvernement d’apaiser la colère de professionnels qui ont vu leurs conditions de travail se dégrader ces dernières années, il s’agit aussi de répondre à la perte d’attractivité croissante des hôpitaux. Des centaines − peut-être même des milliers − de postes de paramédicaux sont aujourd’hui vacants − beaucoup en Ile-de-France mais aussi dans le reste du pays − faute de candidats, entraînant la fermeture d’un nombre significatif de lits ou le report de certaines opérations. « Rien qu’à l’hôpital Bichat, où j’exerce, on en est à cent postes d’infirmier vacants », raconte le cardiologue Olivier Milleron, membre du Collectif inter-hôpitaux. « En radiologie, l’IRM a été fermée six mois faute de manipulateur radio, ajoute-t-il. Sans un choc d’attractivité rapide, l’hémorragie va continuer. »
Dans Urgences : hôpital en danger (Albin Michel, 336 pages, 19 euros), des soignants travaillant aux urgences décrivent le turn-over « intenable » des équipes, évalué à 30 % par an. « Je suis dans l’équipe depuis quatre ans seulement et je fais déjà partie des “anciens”. Sur une équipe de 22 infirmiers, j’ai assisté à plus de 30 départs ! », raconte Mickaël, 29 ans, infirmier aux urgences de Saint-Gaudens (Haute-Garonne).
« Les gens ne sont pas descendus dans la rue pour leurs salaires mais parce qu’ils avaient l’impression de ne plus arriver à s’occuper correctement de leurs patients »
Le manque de médecins dans certaines spécialités (réanimation, urgences…) atteint lui aussi un niveau préoccupant, entraînant de coûteux recours à l’intérim, à plus de 1 200 euros les vingt-quatre heures de garde. Face à cette attractivité en berne de l’hôpital, le faible salaire n’explique pas tout. « Ceux qui partent le font pour gagner en qualité de vie, résume une infirmière sous le couvert de l’anonymat. Peu de jeunes diplômés accepteront nos conditions de travail actuelles, même pour 200 ou 300 euros de plus. Les gens ne sont pas descendus dans la rue pour leurs salaires mais parce qu’ils avaient l’impression de ne plus arriver à s’occuper correctement de leurs patients. »
Des hausses de salaires incomprises
Dans les hôpitaux, les hausses de salaires annoncées paraissent encore bien incertaines. Il y a déjà eu tant de promesses… Tout le monde a en tête celle faite en octobre 2019 par Emmanuel Macron pour « répondre à la souffrance des personnels de santé ». Seules quelques primes très ciblées furent finalement accordées : 66 euros par mois pour les infirmiers et aides-soignants en début de carrière travaillant à Paris et en petite couronne, 100 euros pour les aides-soignants en gériatrie… Quelques mois plus tôt, 100 euros avaient été accordés aux personnels paramédicaux des urgences en grève.
A l’époque, ce saupoudrage n’avait pas toujours été bien compris. Pourquoi les infirmiers de Paris et des départements de la petite couronne, et pas ceux du reste de l’Ile-de-France ? Pourquoi les aides-soignants et pas les infirmiers en gériatrie ? « Avec cette prime, je me retrouve avec un salaire parfois bien inférieur à certaines aides-soignantes, alors que j’ai plus de responsabilités et que je ne débauche jamais à l’heure », regrette Sandrine, 48 ans, infirmière dans un petit hôpital en Dordogne pour 1 822,14 euros par mois, primes comprises. Avant d’obtenir son diplôme il y a deux ans, elle était elle-même aide-soignante en établissement d’hébergement pour personnes âgées dépendantes (Ehpad) pour 1 650 euros par mois.
Hors primes, une aide-soignante commence à 1 254 euros net et termine à 1 754 euros net. Une infirmière débute, elle, à 1 469 euros net par mois et termine à 2 336 euros, selon l’AdRHress. Une kyrielle de primes viennent toutefois s’ajouter à ce traitement de base, souvent à hauteur de 20 % du salaire, rendant difficiles les comparaisons. Sur la fiche de paye de Sandrine, outre son salaire brut de 1 827,55 euros, figurent ainsi près de 500 euros de primes diverses.
Plusieurs scénarios envisagés
A ceux qui s’inquiétaient que le « Ségur » ne débouche sur une énième prime, ne comptant pas dans le calcul de la retraite, le ministre de la santé, Olivier Véran, a assuré vouloir « travailler sur une hausse des salaires des soignants, au-delà des primes ». Il a également dit souhaiter que « rapidement, nous puissions atteindre un niveau de rémunération correspondant au moins à la moyenne européenne ».
Pour y parvenir, plusieurs scénarios sont aujourd’hui sur la table. « Il ne s’agit pas de mettre 300 euros sur les salaires et point barre », estime Amélie Roux, à la fédération hospitalière de France, la structure qui représente les hôpitaux publics. Celle-ci propose de revaloriser les gardes pour les médecins et de fusionner les sept premiers échelons chez les aides-soignants (soit 240 euros de plus en début de carrière) et les quatre premiers échelons chez les infirmiers. « Mais c’est un début, il faut ensuite que l’ensemble de la grille salariale soit revu. »
La CGT Santé défend, elle, une revalorisation du point d’indice, c’est-à-dire « une augmentation qui rattrape le retard pris depuis dix ans ». A Sud Santé, Olivier Youinou prône une augmentation de 300 euros net, comme « premier geste du gouvernement », avant la mise en place d’une « évolution des carrières sur une grille unique, avec des points d’indice liés au nombre d’années d’études ».
D’autres pistes sont également sur la table du « Ségur ». Le plafond des heures supplémentaires, actuellement de quinze heures par mois, pourrait être relevé. « Cela permettrait de moins recourir à l’intérim, tout en étant sûr de la qualité de la prise en charge », estime Sophie Marchandet, la vice-présidente de l’AdRHess. De nouvelles compétences, jusque-là dévolues aux médecins, pourraient par ailleurs être reconnues et attribuées aux infirmiers, et rétribuées en conséquence.
Certains profils, médicaux ou non médicaux, également convoités par le secteur privé, pourraient être payés davantage. Une piste notamment défendue par Martin Hirsch, le directeur général de l’Assistance publique-Hôpitaux de Paris (AP-HP). « Il n’est pas écrit dans la Constitution que l’existence d’une fonction publique hospitalière implique une égalité de rémunération entre toutes les disciplines médicales », a-t-il fait valoir dans un entretien aux Echos le 24 mai. Selon lui, « on pourrait instaurer des garanties “socle”, plus une part de rémunération différenciée, pour reconnaître la technicité, le risque, la pénibilité ».
A l’heure du « Ségur » de la santé, les défis auxquels est confronté l’hôpital
A l’occasion du « Ségur de la santé », qui doit déboucher d’ici mi-juillet à une « refondation du système de santé » français, Le Monde se penche dans une série en six épisodes sur les grandes questions qui agitent l’hôpital public depuis quelques années. Comment retenir et attirer médecins et personnels paramédicaux ? Quelle organisation du temps de travail ? Qui doit diriger l’hôpital ? Quelle alternative à la tarification à l’activité ? Quel modèle d’hôpital pour demain ? Quelle articulation entre la médecine de ville et l’hôpital ?




Aucun commentaire:
Enregistrer un commentaire