Par Pascale Santi Publié le 25 février 2022
Les dernières données montrent que l’augmentation des gestes suicidaires se poursuit en 2022 chez les mineurs, principalement chez les filles. Une situation d’autant plus préoccupante que l’offre de soins est saturée. Dans toute la France, les professionnels de santé de l’enfance appellent à une mobilisation collective.
C’est un cri d’alarme que lancent les professionnels de l’enfance, face aux tentatives de suicide des jeunes, qui augmentent depuis fin 2020, la hausse se poursuivant encore aujourd’hui. Dans toute la France, tous appellent à un sursaut collectif.
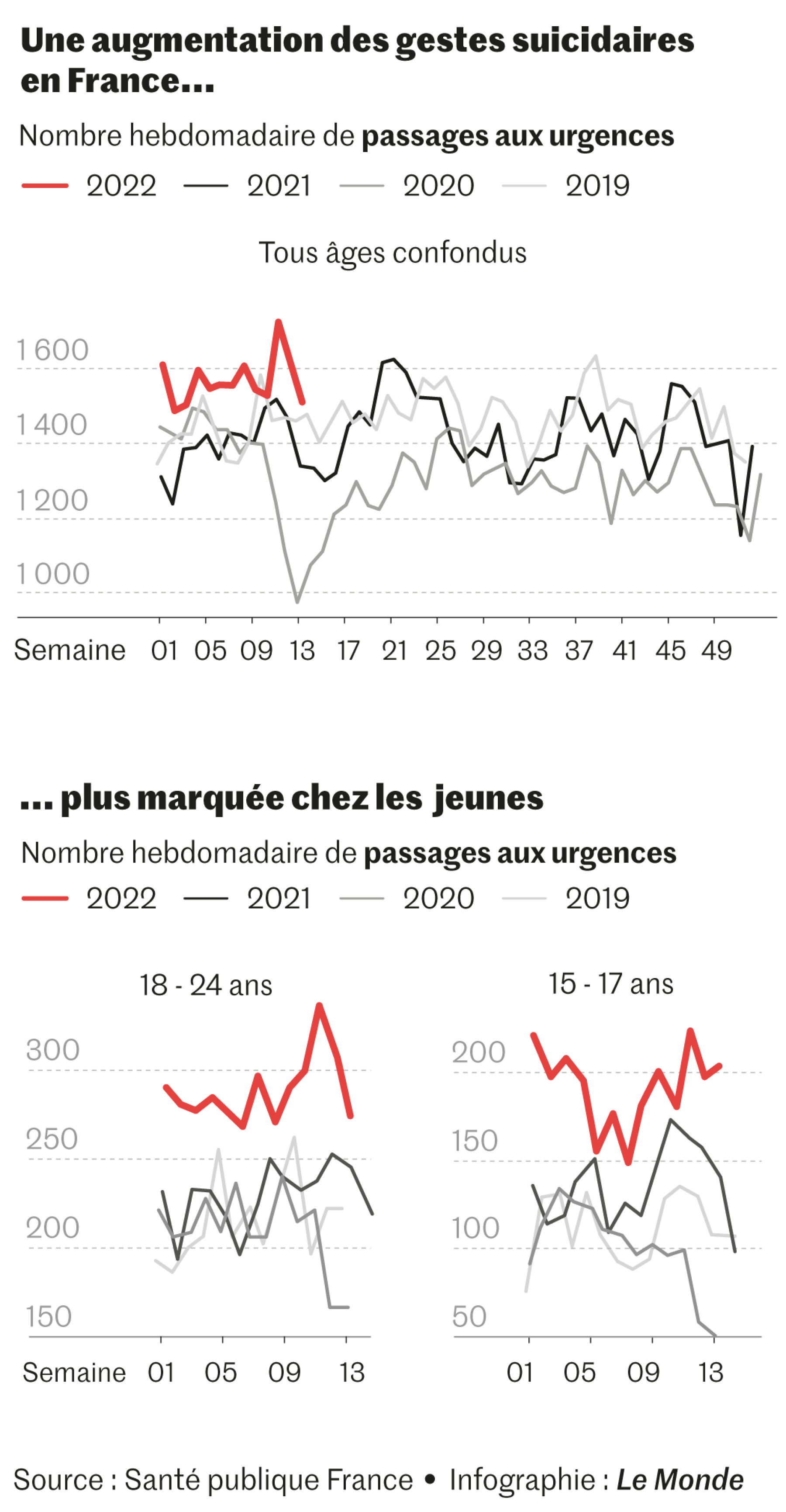
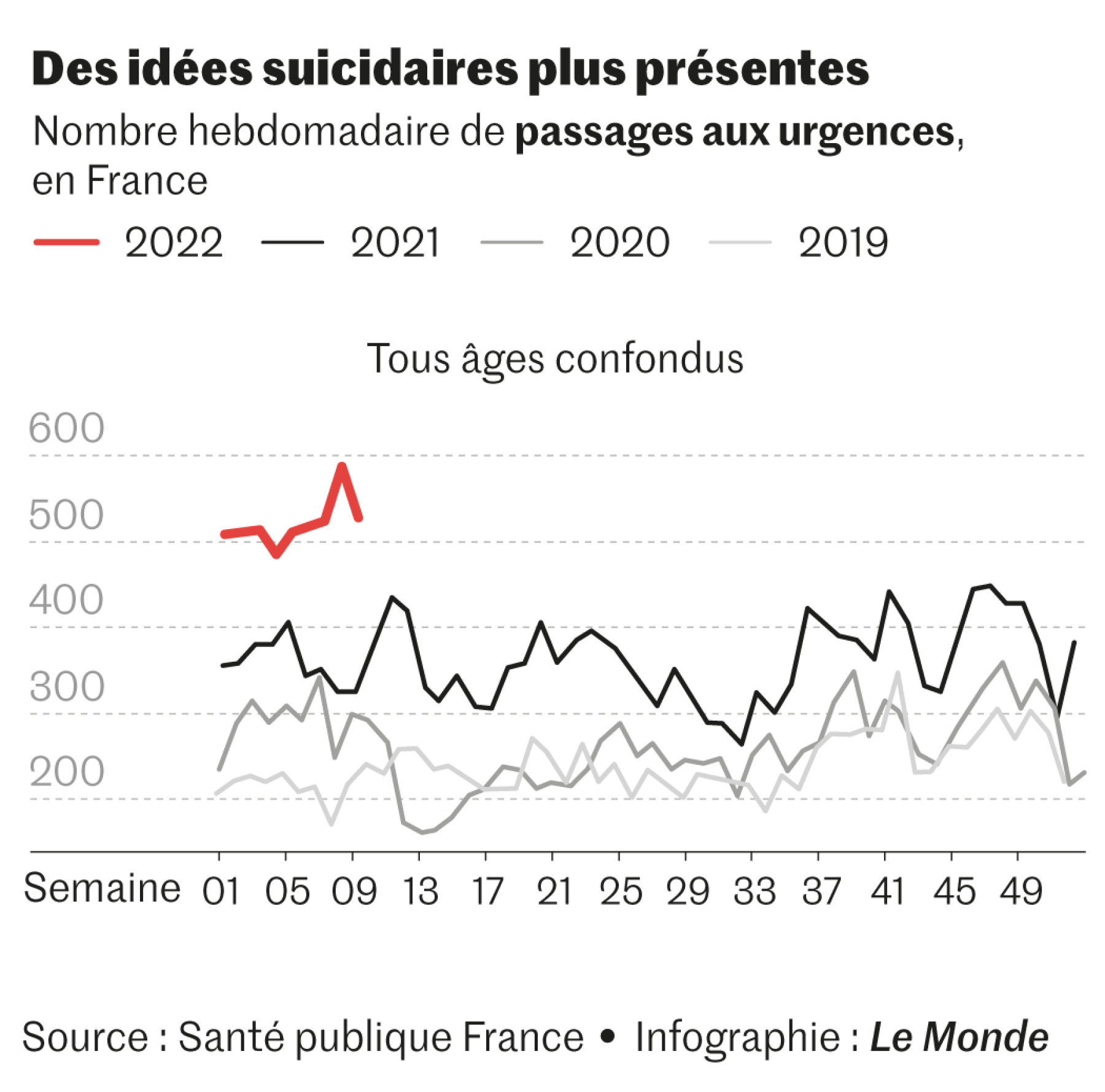
« Les passages aux urgences pour geste suicidaire, idées suicidaires et troubles de l’humeur se maintiennent à des niveaux élevés, comparables (pour les 11-14 ans) voire supérieurs (pour les 15-17 ans et les 18-24 ans) à ceux observés début 2021 », indique Santé publique France (SPF) dans son dernier bulletin sur la santé mentale début avril. Le rapport est de cinq filles pour un garçon. « Toutes les tranches d’âge chez les jeunes sont très au-dessus en 2022, c’est édifiant »,commente Charles-Edouard Notredame, psychiatre au CHU de Lille.
Entre la 1e et la 11e semaine de 2022, précise SPF, 6 418 passages aux urgences pour gestes suicidaires ont été enregistrés (soit +27 % par rapport à la même période de 2021). Sur l’ensemble de l’année 2021, ce nombre était de 23 791, contre 17 333 en 2020 (la moyenne étant de 19 586 pour les années 2018-2019). Les passages aux urgences pour idées suicidaires n’ont, eux, cessé d’augmenter depuis 2018-2019 (moyenne annuelle de 4 246). Leur nombre est de 5 210 en 2020, 9 003 en 2021, et 2 992 pour les 11 premières semaines de 2022.
Autre donnée, « alors que ça a baissé dans toutes les tranches d’âge durant les premiers mois de la pandémie (sauf chez les personnes âgées), il y a eu ensuite une augmentation importante du nombre des adolescents hospitalisés pour tentative de suicide [TS] avec une hausse de 27 % à partir de fin 2020 par rapport à 2019, les jeunes filles étant là aussi très majoritairement concernées, explique Fabrice Jollant, psychiatre et chercheur (université Paris Cité). C’est très évident et très franc, et ce niveau élevé se poursuit ».
Quant aux appels aux huit centres antipoison (CAP) pour prise volontaire de médicaments ou autres toxiques, « ils sont, cette année, quasiment deux fois plus nombreuxconcernant les 12-24 ans, avec environ 35 appels par jour en moyenne, contre 20 environ en 2019, les femmes étant plus touchées », ajoute Dominique Vodovar, médecin au CAP de l’hôpital Lariboisière (AP-HP), à Paris.
Signaux au rouge
Rappelons que le suicide est la deuxième cause de mortalité des 15-24 ans, derrière les accidents de la route, partout dans le monde. En France, il cause entre 300 et 350 décès de jeunes par an dans cette tranche d’âge, dont trois fois plus de garçons que de filles, les derniers chiffres disponibles datant de 2017. Par ailleurs, le nombre de suicides diminuait depuis plusieurs années chez les adultes, hommes et femmes.
Aujourd’hui, les signaux sont au rouge dans de nombreux centres de soin. A l’hôpital Robert-Debré (AP-HP), situé dans le nord-est de Paris, qui avait déjà alerté fin 2020 sur le doublement des TS chez les mineurs de moins de 15 ans en septembre-octobre 2020, « les tentatives de suicide ne cessent de monter, avec une augmentation de 25 % en janvier, février et mars 2022, par rapport à la même période de 2021 », décrit Richard Delorme, chef du service de pédopsychiatrie, qui qualifie ces chiffres de « catastrophiques » et fait part de « sa grande surprise » : « On ne pensait pas que ça pouvait encore augmenter. »
Dans les Pays de la Loire, les passages aux urgences des jeunes de 11 à 18 ans pour geste suicidaire ont augmenté de 60 % à 80 %, passant de 25 chaque mois en 2019 à une cinquantaine en 2021, et cette hausse se poursuit en 2022, selon une enquête de l’observatoire régional de la santé les Pays de la Loire publiée en janvier. A Rennes, en mars, il y a eu 75 passages de moins de 16 ans aux urgences pédiatriques pour des problèmes psychiatriques, dont 51 crises suicidaires (comprenant 23 tentatives de suicide, uniquement chez des filles). C’est le chiffre le plus élevé depuis la création de l’équipe mobile d’urgences pédopsychiatriques du centre hospitalier Guillaume-Régnier de Rennes, en 2010, contre 40 à 60 passages mensuels au maximum les années précédentes. « Les cas sont plus nombreux, plus jeunes et plus sévères, avec des doses médicamenteuses plus importantes »,résume la professeure Sylvie Tordjman, responsable de l’équipe.
Autre enseignement, les filles sont bien plus nombreuses, ce qui n’est pas nouveau. En revanche, les garçons, eux, emploient des méthodes bien plus violentes, conduisant plus souvent au décès. « Le mal de vivre et la souffrance des filles se traduisent par des plaintes et des atteintes à leur corps (douleurs, troubles alimentaires, scarifications…) dont les tentatives de suicide sont une forme d’expression, alors que les garçons extériorisent davantage leur souffrance par le recours à la force et à la violence (délinquance, alcoolisation…) dont les décès par suicide sont la forme ultime », soulignait le troisième rapport de l’Observatoire national du suicide (ONS) de 2018.
« Situation intenable »
Face à cette augmentation de la souffrance, les services d’urgence pédopsychiatrique, déjà en tension auparavant, sont donc submergés. « Notre activité perd son sens. Nous sommes formés à évaluer en urgence un enfant. Mais à quoi ça sert s’il n’y a pas de suivi, pas de lit d’hospitalisation disponible, ni de rendez-vous pour une consultation », déplore Alicia Cohen, pédopsychiatre à Robert-Debré, de garde en ce jour d’avril. Elle se souvient qu’il y a un an et demi il était rare qu’un enfant passe plus d’une nuit aux « lits porte » – des structures adjacentes aux urgences –, exceptionnel qu’il en passe deux. Récemment, une patiente de 12 ans, en classe de 6e, venue pour une seconde tentative de suicide, est restée onze jours aux lits porte, ses parents à son chevet, très en colère.
« On a parlé du tri des patients par les réanimateurs pendant la crise du Covid. Nous, cela fait des années que l’on fait des choix et, là, la situation devient intenable », poursuit la pédopsychiatre. Les structures qui pourraient accueillir les enfants – lits d’hospitalisation en pédopsychiatrie, les centres médico-psychologiques, rendez-vous en ville – sont saturées. Plusieurs sociétés savantes et fédérations, dont la Société française de psychiatrie de l’enfant et de l’adolescent et des disciplines associées, avaient adressé un courrier aux candidats à l’élection présidentielle le 5 avril, demandant un doublement des moyens et une refondation structurelle.
Aux urgences du CHU de Nantes, Olivier Bonnot, chef du service universitaire de pédopsychiatrie, de garde une nuit d’avril, a reçu quatre jeunes filles de 14 ans, dont l’une a dû être transférée dans un hôpital à 70 kilomètres, une dizaine d’heures après son admission pour une tentative de suicide. Dans cet établissement, les soignants en psychiatrie ont décidé de faire des fiches d’événements indésirables quand la prise en charge n’est pas jugée convenable. Dans de nombreux endroits, ils sont parfois contraints de prendre des risques pour leurs patients, en les laissant sortir plus tôt, faute de place. « Qu’on le veuille ou non, il y a une urgence sanitaire à laquelle il faut répondre », explique Richard Delorme, qui suggère même de « déprogrammer les soins non urgents ».
« Il est indispensable que les enfants soient pris en charge rapidement après leur sortie d’hospitalisation. C’est un des facteurs majeurs pour limiter le risque de rechute suicidaire à court terme », explique Alicia Cohen. Dans la population générale, ce risque est de 15 % dans l’année suivante.
Crise sanitaire, harcèlement, dérèglement climatique
Comment expliquer cette hausse des tentatives de suicide chez les enfants et les jeunes, également observée aux Etats-Unis et dans d’autres pays européens ? La crise sanitaire et le climat anxiogène qu’elle a engendré ont particulièrement affecté la santé mentale des enfants, adolescents et jeunes adultes dans la plupart des pays, comme l’ont montré divers études et rapports. Les jeunes évoquent souvent le manque de perspective et l’incertitude, la vie sociale dégradée, le dérèglement climatique… « Certains ont souffert de l’isolement, n’ont pas pu profiter pleinement de leur vie d’adolescent. D’autres voient aussi leurs parents parfois aller plus mal, avoir des difficultés financières », précise Olivier Bonnot. La pression scolaire est également souvent citée, ou le harcèlement, fréquemment en ligne.
D’autres facteurs augmentent le risque : les antécédents familiaux, être ou avoir été victime de violence, la consommation de drogue ou d’alcool, une rupture amoureuse… L’impulsivité semble aussi être un facteur prédictif des idées suicidaires, d’après une étude longitudinale réalisée par l’équipe de Sylvie Tordjman auprès de 64 jeunes suicidaires. Des facteurs psychologiques, génétiques et biologiques se conjuguent.
Le fait d’avoir un trouble psychiatrique, comme une dépression, un problème de contrôle des émotions ou un trouble alimentaire, est également un facteur majeur de risque suicidaire. « Une étude française de suivi sur trois ans montre que, à la suite d’une hospitalisation en psychiatrie, un jeune de 12-24 ans sur dix va faire une tentative de suicide nécessitant une ré-hospitalisation, et qu’un sur 100 mourra de suicide dans les trois ans », détaille Fabrice Jollant.
La crise sanitaire a sans doute rehaussé le niveau de vulnérabilité individuelle. « Ce qui tenait avant ne tient plus, avec un trop-plein de stress, d’angoisse, que les enfants n’arrivent plus à contenir, peut-être en raison du climat sanitaire anxiogène, auquel s’ajoute la guerre en Ukraine »,avance Sylvie Tordjman. D’autres, comme Richard Delorme, sont plus circonspects sur les raisons de ces passages à l’acte, les facteurs de risque étant probablement multiples et complexes. « Des données de pandémies précédentes suggèrent que l’impact sur la santé mentale est souvent à distance même de la crise, parfois des années après », indique une étude d’une équipe de la Harvard Medical School, publiée dans le British Medical Journal en août 2021. D’où la nécessité d’interroger régulièrement les enfants sur leur santé mentale.
Importance de la prévention
Quelles que soient les causes, il y a urgence. « Ces éléments de crise obligent à une forme de transformation et d’innovation. Le système hospitalier à bout de souffle doit inciter à penser différemment et à une forte mobilisation de la communauté : les soignants, les citoyens, associations… », résume Charles-Edouard Notredame. Les maisons des ados (un peu plus d’une centaine en France) devraient être renforcées. Et les équipes mobiles plus nombreuses. Celle de Rennes propose au patient dix rendez-vous avec des binômes pédopsychiatre-infirmier, dont certains au domicile, avec les parents, avant d’orienter si nécessaire l’enfant vers un professionnel. D’autres structures d’urgence voient le jour, comme Atrap, dans le 20e arrondissement de Paris, financée par l’agence régionale de santé Ile-de-France et destinée aux Parisiens de 10-15 ans. Ceux-ci sont reçus en urgence et se voient proposer des soins, sur la base d’un contrat court.
Après des années d’attente, un plan de prévention lancé par les pouvoirs publics en 2018 a notamment vu la mise en place de la ligne d’écoute 3114, numéro national de prévention du suicide. Près de 70 000 appels ont été reçus à la mi-avril. Il est aussi prévu de renforcer l’adaptation aux jeunes du dispositif de suivi VigilanS, créé en 2015 dans les Hauts-de-France. Des actions pour éviter la contagion sont développées, avec des programmes comme Papageno ou le développement de réseaux de sentinelles (personnes ressources dans l’environnement des adolescents, par exemple dans le milieu scolaire, etc), qui consistent à identifier les personnes à risque, les jeunes étant souvent peu enclins à demander de l’aide.
« L’une des mesures efficaces de prévention à court terme est de rendre le geste difficile durant une crise suicidaire », souligne Fabrice Jollant. D’où le travail en cours dans les régions sur l’identification de « hot spots » (des lieux où beaucoup de suicides sont commis), les recommandations de limiter les armes à feu et de réduire le nombre de médicaments disponibles à la maison. Plusieurs soignants préconisent d’ailleurs de ne plus vendre certaines molécules aux mineurs.
Autre initiative, pilotée par Charles-Edouard Notredame, une expérimentation, appelée Elios (équipe en ligne d’intervention et d’orientation pour la prévention du suicide), va démarrer prochainement. Quatre cents jeunes ayant eu des idées suicidaires durant la semaine écoulée seront inclus. La moitié, le groupe contrôle, va recevoir des ressources simples, l’autre va être mise en contact avec un clinicien sur les réseaux sociaux.
Raccourcir les délais de consultation
« Collectivement, nous ne prenons pas assez en compte l’urgence et la gravité de la situation, alors que nous traversons une crise massive mettant en danger l’enfance », alerte le professeur Delorme, qui appelle lui aussi à une prise de conscience partagée. Pour tous les acteurs interrogés, il est urgent de raccourcir les délais de consultation, en amont, et de travailler intensément à la prévention du suicide chez l’enfant et l’adolescent partout, au sein des familles, à l’école, chez les professionnels de l’enfance.
« La littérature s’accorde à souligner l’importance d’intervenir en milieu scolaire, d’abord en renforçant les compétences socio-affectives des enfants dès l’âge de 5 ou 6 ans, visant des effets à long terme, puis en ciblant spécifiquement les adolescents à risque », indique le troisième rapport de l’ONS. Une méta-analyse de 105 études publiée en octobre 2018 dans The Lancet par une équipe australienne (Robinson et al.) a porté sur l’évaluation des stratégies de prévention du suicide chez les adolescents de 12 à 25 ans. « Ces actions montraient une réduction du risque de tentative de suicide », comme le rappelle la Haute Autorité de santé.
De même, le rôle de la famille est essentiel. Les parents doivent rester vigilants dès lors qu’il y a un changement de comportement, des conduites à risque. L’irritabilité constitue, par exemple, l’un des premiers symptômes de la dépression chez l’enfant. Dans tous les cas, tout propos suicidaire doit être pris au sérieux. Ils peuvent appeler leur médecin généraliste, les urgences ou le 3114. « Le risque suicidaire diminue d’autant plus que l’alliance thérapeutique a pu se construire avec les parents », indique Sylvie Tordjman. De même, les thérapies de groupe (familiales et/ou entre adolescents) sont souvent plus faciles à accepter par les adolescents. Elles comprennent parfois une approche corporelle (hypnose, relaxation…), qui peut permettre de restaurer les rythmes physiologiques, notamment du sommeil, de reprendre l’activité physique, etc.
« Des soins adéquats permettent de réduire grandement le risque suicidaire et de reprendre le cours normal de sa vie,rassure Fabrice Jollant. Et, si environ 10 % des jeunes ont des idées suicidaires, ce qui est beaucoup, 90 % n’en ont pas et la plupart vont bien. »



Aucun commentaire:
Enregistrer un commentaire