Par Gilles Rof Publié le 3 janvier 2021
Dans les hôpitaux du Sud-Est, les patients contaminés par le SARS-CoV-2 saturent les réanimations. Une situation qui contraint les médecins à durcir les critères d’admission dans ces services.
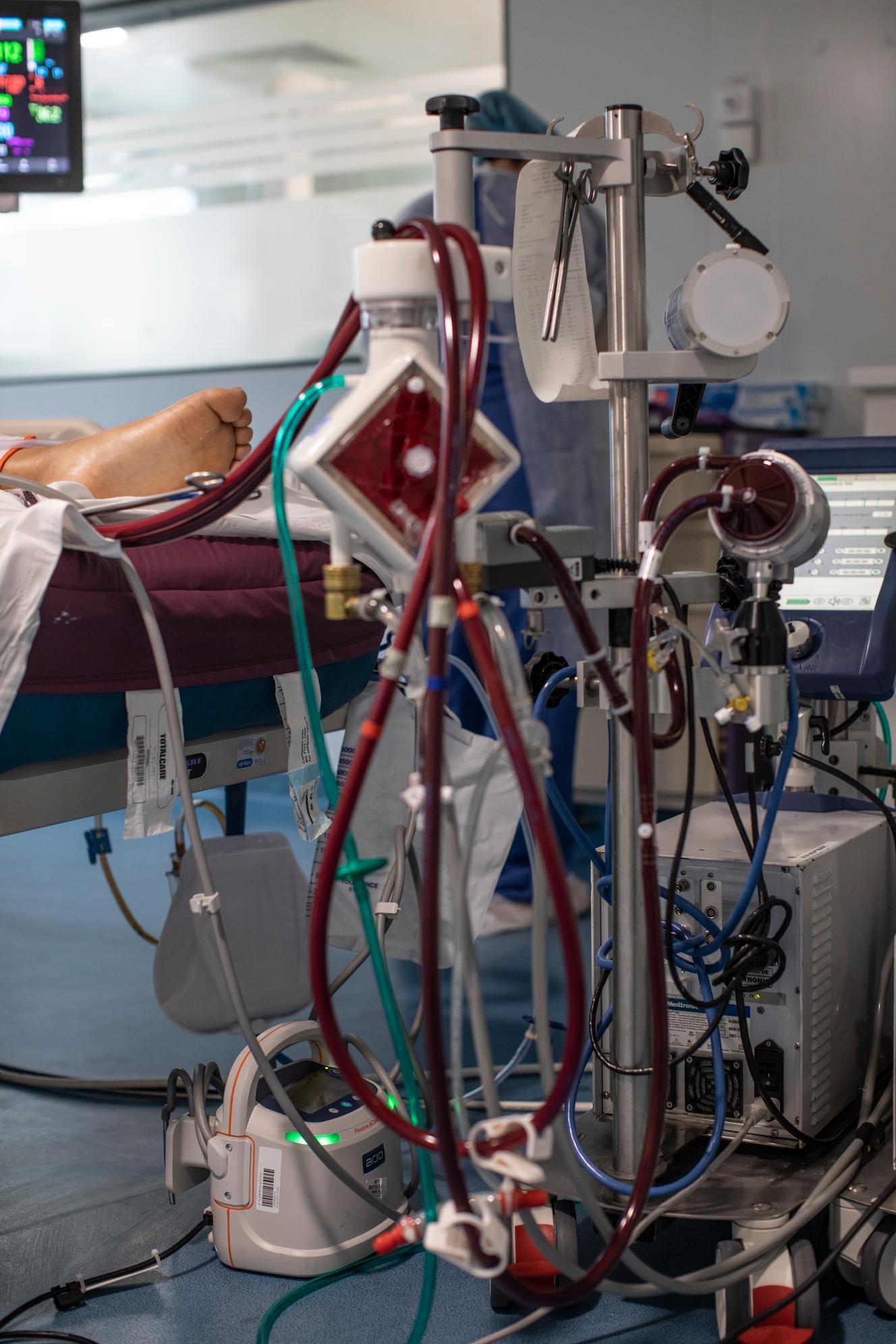
Le docteur Jean-Marie Forel raccroche son téléphone et le range dans son pantalon de bloc bleu. Il vient de refuser le transfert d’une malade du Covid-19 vers son service. « Soixante-six ans, trop en difficulté et trop âgée pour qu’on lui place une ECMO, l’assistance respiratoire extracorporelle… », résume le responsable de la réanimation de l’hôpital Nord de Marseille.
Le site qu’il pilote avec le professeur Laurent Papazian est la référence régionale pour les détresses pulmonaires. Il accueille habituellement les cas les plus graves de Provence-Alpes-Côte d’Azur (PACA). Au bout du fil, son confrère de l’hôpital de La Ciotat (Bouches-du-Rhône), dont le service de surveillance continue a été transformé en « réa Covid », a reçu quelques conseils techniques. Et celui, difficile, de « préparer la famille ».
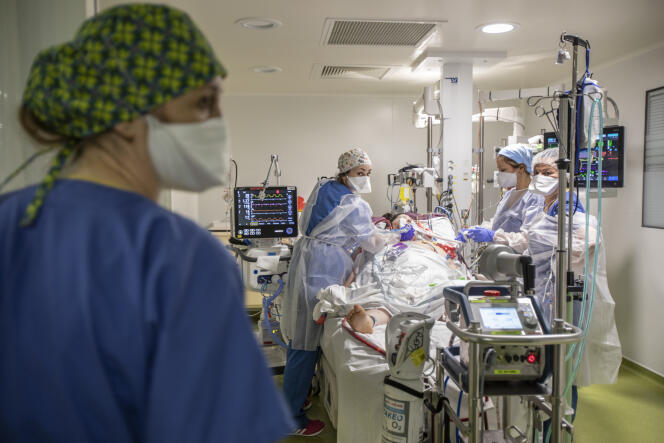
A l’hôpital Nord, comme dans tous les hôpitaux du Sud-Est, les patients contaminés par le SARS-CoV-2 saturent les réanimations. En cette dernière journée de l’année 2021, ils sont 31 sur les 44 lits, tous occupés, au premier étage de cette grande barre qui surplombe l’autoroute. Sur l’ensemble des sites des hôpitaux universitaires de Marseille (AP-HM), leur nombre grimpe à 75. Dont 86 % ne sont pas vaccinés.
En PACA, l’agence régionale de santé a décrété le plan blanc le 7 décembre et activé juste avant Noël le palier 5 de sa stratégie Covid. Depuis le 15 novembre, l’AP-HM comptabilise 92 décès dus au coronavirus. Le taux d’incidence au 1er janvier, 1 400 cas pour 100 000 personnes, n’incite à aucun optimisme. Et pousse 500 médecins des hôpitaux de Marseille – mais aucun des praticiens de l’IHU du professeur Raoult – à signer une tribune dans La Provence, lundi 3 janvier, pour inciter les habitants à se vacciner. « Nous n’avons, pour l’instant, pas de cas d’Omicron en réa, mais cela peut évoluer très vite. Notre crainte, c’est qu’en touchant plus de monde, dans un territoire où les non-vaccinés sont nombreux, ce variant provoque un afflux de patients », explique le docteur Forel, un des signataires de la tribune.
A l’AP-HM, près de deux tiers des interventions chirurgicales non urgentes, toutes spécialités confondues, sont déprogrammées pour libérer des infirmiers et décongestionner les réanimations. Le 24 décembre, Mediapart a révélé l’existence d’un document de travail dans lequel les médecins réanimateurs évoquent le tri des patients qu’une accélération de la pandémie pourrait leur imposer.
Des journées rythmées par les « décubitus ventraux »
« Il n’est pas fréquent de refuser quelqu’un en réa et personne ne se sent à l’aise avec ça. Mais la sélection, on l’opère depuis plusieurs jours en fonction du nombre de places. Les plus âgés, les plus comorbides ne rentrent pas. On leur donne des chances avec de l’oxygène à haut débit, mais on préfère garder les lits pour des personnes à meilleur pronostic », poursuit Jean-Marie Forel. Les choix sont collégiaux et mesurés au cas par cas. En fin de journée, un patient sexagénaire des Alpes-Maritimes verra, lui aussi, son transfert refusé. Quelques minutes plus tard, le lit préservé sera attribué à une jeune trentenaire, enceinte, au pronostic plus favorable.
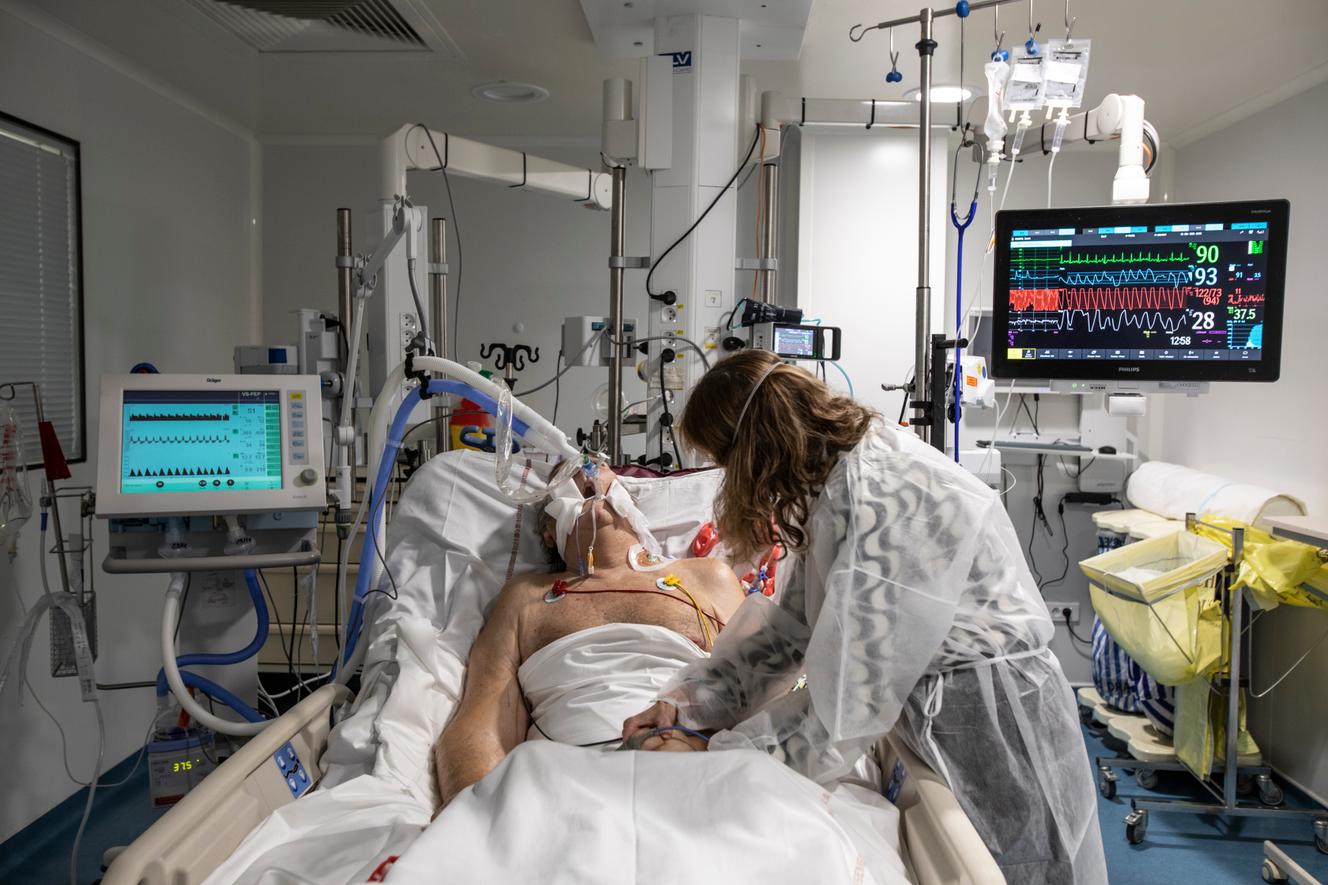
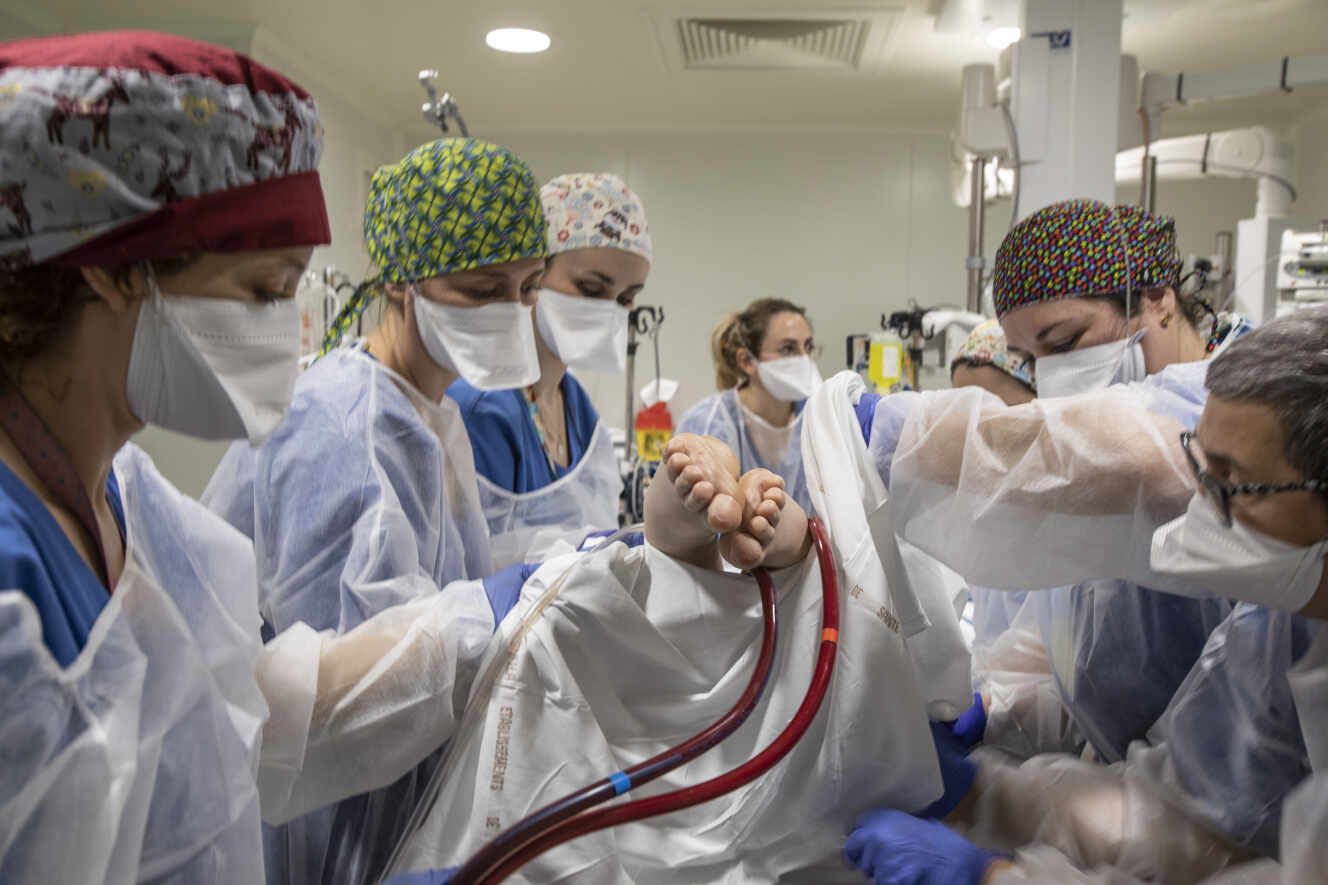
Dans la réanimation DRIS, pour « détresses respiratoires infections sévères », grand espace autour duquel les box vitrés se distribuent, les machines bourdonnent en continu. Ici, la cinquième vague a percuté la précédente. Et la tension n’est jamais retombée. Deux malades sont là depuis août 2021 et les « non-Covid » ne sont plus que trois. Les journées sont rythmées par les « D. V. », les « décubitus ventraux », ces retournements de patients, dont le plus jeune a 31 ans, et la moyenne d’âge tourne autour de 57 ans.
Le seul grand changement depuis l’été, c’est le recours de moins en moins fréquent aux oxygénations extracorporelles. « Sur les premières vagues, les ECMO ont sauvé beaucoup de patients. Avec le variant Delta, les résultats sont nettement moins bons. Nous sommes entre 70 et 80 % de décès », souligne le docteur Forel, qui réserve désormais ce dispositif très lourd aux cas les plus adaptés.
Masque FFP2 d’où émergent des yeux clairs et l’esquisse d’un sourire chaleureux, l’infirmier Cyril Castillo, 42 ans, dont six dans le service, a « l’impression de vivre une journée sans fin ». « On est épuisés et il y a beaucoup de moments où l’on se dit qu’il faudrait passer à autre chose », reconnaît celui qui est désormais l’un des plus anciens du service. Depuis le début de la pandémie, 20 de ses collègues, sur un effectif de 88, ont quitté leur poste. Conséquence directe de cet exode, l’âge moyen des infirmiers a baissé et, avec lui, l’expérience.
« La fatigue s’accumule »
Marine Merono, 29 ans, est arrivée en renfort mi-2020. « On m’a lâchée dans un box après six jours. J’ai eu la peur de ma vie », se souvient-elle. Aujourd’hui, elle apprécie son travail, même si, dit-elle, « la charge est lourde ». En décembre, en plus de son temps de travail habituel, elle ne s’est portée volontaire que pour une vacation de douze heures supplémentaires : « La fatigue s’accumule, c’est difficile d’en faire plus. »
Marion Sainati-Sicard, 36 ans, elle, a pris son poste en pleine deuxième vague. Foulard orné de petits cœurs colorés, yeux pétillants, elle reconnaît n’avoir parfois que vingt minutes dans une journée pour « manger, boire un café et faire pipi »… Elle sort d’un box où les proches d’un grand-père, extubé la veille, lui ont demandé s’il retrouverait sa vie d’avant. « On ne peut pas leur promettre ça », souffle-t-elle, déjà persuadée que, comme souvent, elle ressassera la scène le soir à son domicile.
Major de soins du service, c’est-à-dire chargée de la coordination de l’encadrement et de la formation des infirmiers et paramédicaux, mais aussi présidente de la Fédération nationale des infirmiers de réanimation, Sabine Valera reconnaît que « les morts, le stress, la défiance des familles, la violence de leur détresse rendent les conditions de travail très difficiles ». Malgré les contraintes sanitaires, la réa Nord a choisi de maintenir les visites. Blouse blanche, charlotte et masque, les proches défilent de 12 h 30 à 20 heures. « On autorise deux visages par jour. On a bien vu que l’absence provoquait trop de conséquences négatives », explique Sabine Valera, qui a spécialement imaginé un module de formation pour aider ses infirmiers à gérer le rapport aux familles. « Mais, en pleine crise, c’est impossible à caser dans les emplois du temps », regrette-t-elle.
De nombreux postes vacants
« Avant l’épidémie, on était déjà à l’os. Depuis, le soin que l’on procure est dégradé. Et je dirais même dégradant », constate de son côté le docteur Forel, qui espère que l’expérience de la pandémie« empêchera le retour à la bonne vieille méthode de rationnement de l’hôpital public ».
Dans son bureau, Mélanie Fabre, une des deux cadres de santé du service, déplie les plannings raturés, qui lui « prennent 98 % de[son] temps ». Les traits rouges symbolisent les absences et zèbrent les feuilles. Une vingtaine est en cours. « On coordonne à la semaine quand ce n’est pas au jour le jour », concède cette jeune mère de famille, dont c’est le premier poste d’encadrement. « Ce que l’on craint avec Omicron, c’est d’avoir des soignants malades ou en quarantaine dans la semaine qui vient », anticipe-t-elle. Le matin même, trois membres du service sont partis se faire tester.
Incompréhension face aux non-vaccinés
Assis dans la salle de contrôle, sous le téléviseur qui affiche les constantes des patients, Cédric Polloni, aide-soignant de 37 ans, souffle un peu. En douze ans de réa à l’AP-HM, il reconnaît que, pour la première fois, il se demande « [s’il va] continuer ». Un récent burn-out l’a éloigné pendant trois semaines. « Le Covid fait qu’on pète un peu les plombs », confirme ce solide gaillard au bras gauche tatoué de roses noires. Dans la matinée, il est descendu d’un étage pour manifester avec le syndicat SUD, qui demande que les aides-soignants bénéficient, au même titre que les infirmiers, d’une revalorisation. « En réa, même si nous n’avons pas la même responsabilité, on travaille en binôme », argumente Cédric.
Comme ses collègues, il grince contre les non-vaccinés qui forment l’immense majorité des cas dont il s’occupe. « T’as qu’à passer douze heures en réa, tu verras, quand tu sors, le vaccin, tu te le prends en apéro », ironise-t-il. Incompréhension, agacement, colère… Dans le service, les mêmes sentiments reviennent quand surgit la question de ces réfractaires ou, pis, des quelques faux vaccinés qui ont reconnu leur fraude. Chef de clinique assistant hospitalier depuis novembre, le docteur Giovanni Bousquet reconnaît que, face aux antivaccins, il a abandonné la pédagogie. « Je sais maintenant qu’aucun argument rationnel ne les fera changer d’avis », soupire-t-il.
« Les mêmes, qui doutaient de l’existence de la maladie, doutent de la vaccination et de notre capacité médicale. Ils prennent des photos des soignants, des seringues, des machines… Et, en même temps, ils croient à l’efficacité de l’hydroxychloroquine ou de l’ivermectine »,s’irrite le docteur Forel. A ceux qui s’en sortent, il conseille de se faire vacciner dans les deux mois. Aux autres ? « Je ne dis rien, parce qu’ils sont morts. »


Aucun commentaire:
Enregistrer un commentaire