Par Florence Rosier Publié le 17 décembre 2021
Alors que 56,5 % de la population mondiale a reçu au moins une dose d’un vaccin contre le Covid-19, ce taux n’est que de 7,5 % dans les pays à faible revenu. Que signifie une telle disparité ? Et comment en amoindrir la portée ?
L’émergence du variant Omicron servira-t-elle de piqûre de rappel ? Prendra-t-on vraiment conscience des inégalités vaccinales criantes, face au Covid-19, entre pays du Nord et du Sud ? Un nouvel élan naîtra-t-il pour tenter de les amoindrir ? A l’échelle mondiale, 30 % seulement des vaccins contre le SARS-CoV-2 ont été administrés dans des pays à revenu faible ou intermédiaire, alors que ces derniers abritent 51 % de la population. Et 68 % de toutes les doses de vaccin ont été distribuées dans seulement dix pays, relève l’Organisation mondiale de la santé (OMS).
Parmi les Etats qui ont atteint une couverture vaccinale de 40 %, on ne trouve aucun pays à faible revenu, seulement douze pays à revenu intermédiaire de la tranche inférieure, et vingt-sept pays à revenu intermédiaire de la tranche supérieure. En revanche, soixante et onze pays à revenu élevé figurent dans cette liste d’Etats privilégiés, à même de déployer largement le bouclier vaccinal.
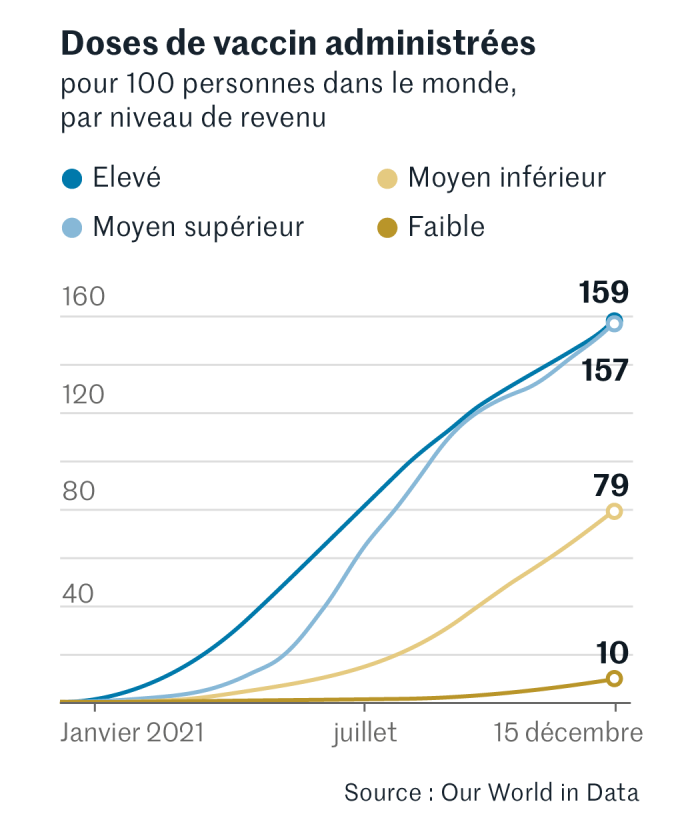
Poursuivons l’examen. Alors que 56,5 % de la population mondiale a reçu au moins une dose d’un vaccin, ce taux n’est que de 7,5 % dans les pays à faible revenu, relève le site Our World in Data. Dès janvier-février, la courbe de la vaccination des pays riches s’est mise à grimper à un rythme soutenu. Quelques mois plus tard, les pays à revenu intermédiaire de la tranche supérieure les suivaient, pour les rattraper à la mi-septembre. Les pays à revenuintermédiaire de la tranche inférieure ont démarré leur vaccination avec retard, à un rythme deux fois plus lent. Quant aux pays à faible revenu, leur vaccination n’a décollé qu’à grand-peine, à partir de l’été, pour faire du rase-mottes.
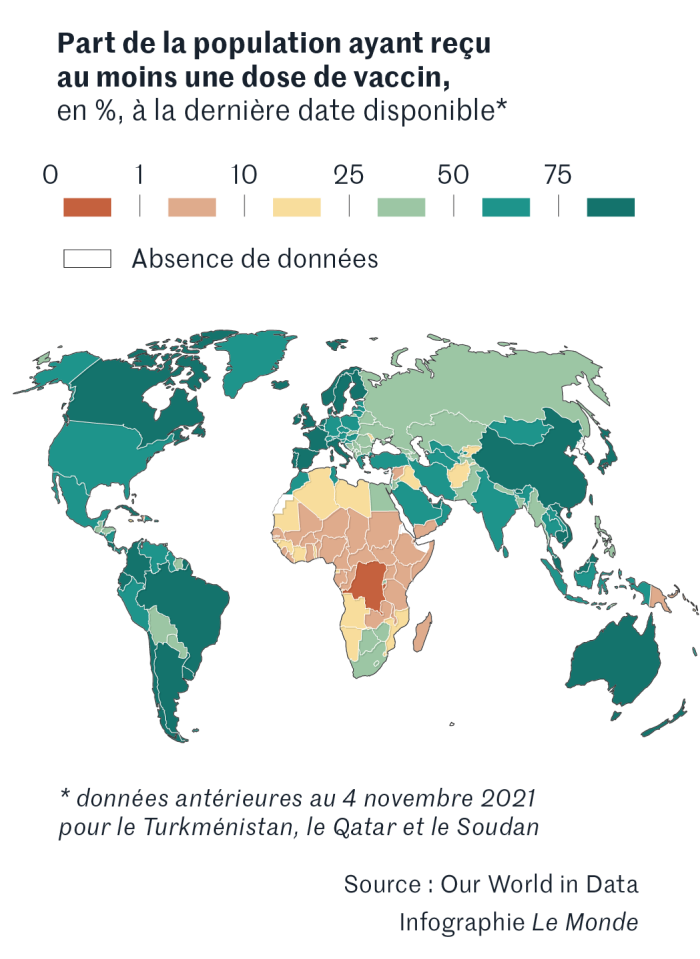
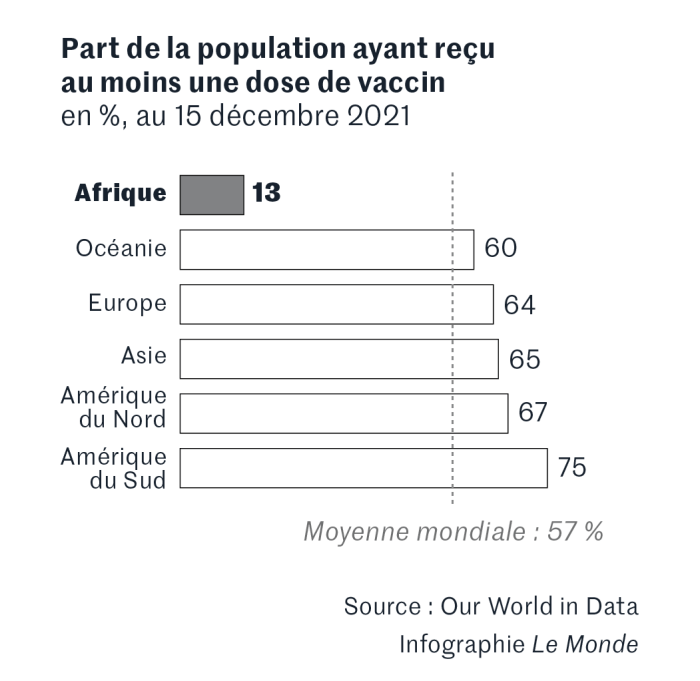
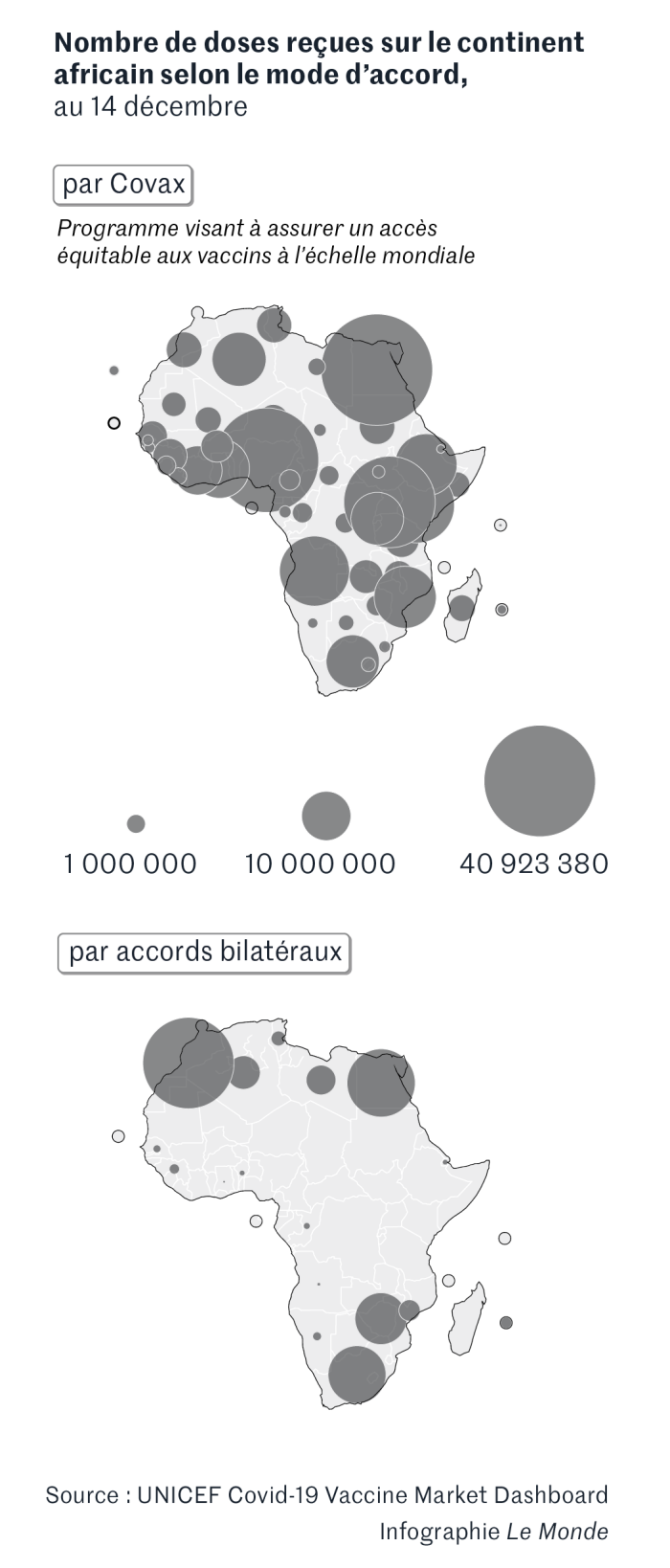
Entre continents aussi, le déséquilibre est frappant. Au 14 décembre, l’Union européenne (UE) avait vacciné 68,2 % de la population avec deux doses (l’Europe entière, 60 %) ; l’Amérique du Sud, 61 % ; l’Amérique du Nord, 56 % ; l’Asie, 52,9 % ; et l’Afrique, 8,1 %, précise Our World in Data. L’Erythrée et la Corée du Nord sont les deux seuls pays à ne pas vacciner. Parmi les pays les moins vaccinés du monde figurent le Burundi (0,03 % de vaccinés), la République démocratique du Congo (0,2 %), Haïti (0,6 %), l’Ethiopie (1,2 %), le Burkina Faso (1,5 %), le Mali (1,7 %), la Tanzanie (1,8 %), le Nigeria (1,9 %), le Congo (2,4 %)…
« Avec une couverture vaccinale aussi faible, on ne couvre même pas les populations les plus fragiles, se désole Thierry Lefrançois, vétérinaire au Centre de coopération internationale en recherche agronomique pour le développement et membre du conseil scientifique français. Avant d’espérer atteindre les objectifs ambitieux de l’OMS, il faudrait au moins couvrir les personnes âgées et atteintes de comorbidité, ainsi que les personnels de santé. »
Le 21 octobre, de fait, l’OMS déplorait une nouvelle fois ces iniquités, exhortant les vingt Etats les plus riches du monde (G20) à intensifier leurs dons de doses de vaccin aux pays en développement. Le docteur Tedros Adhanom Ghebreyesus, directeur général de l’OMS, rappelait alors son « objectif de vacciner 40 % de la population de chaque pays d’ici à la fin de l’année ».
« Un problème mondial »
En Afrique du Sud, où le variant Omicron a été détecté pour la première fois, 26 % seulement de la population est pleinement vaccinée. Faut-il y voir un lien ? Dans un entretien au Monde paru le 10 décembre, l’épidémiologiste sud-africain Salim Abdool Karim mettait en garde contre toute déduction hâtive : « Il n’y a pas de lien clair entre l’inégalité vaccinale et l’émergence de variants, parce que des variants émergent partout dans le monde. » Le virologue Bruno Lina approuve, mais nuance le constat : « L’inégalité vaccinale n’est pas le principal moteur de l’apparition de variants, mais elle joue un rôle. » Les variants émergent plus facilement, dit-il, lorsque des millions, voire des dizaines de millions de personnes sont infectées très rapidement, comme en Inde, au Brésil ou en Afrique du Sud. A contrario, la vaccination induit une immunisation qui freine leur apparition.
Mais d’où vient cette fracture vaccinale ? « Par essence, une pandémie est un problème mondial, rappelle le virologue. Sa gestion doit tenir compte des régions les moins préparées. » La capacité des pays à y faire face est très inégale. Elle dépend de leur état sanitaire et financier. En Sierra Leone, par exemple, la santé représente seulement 0,5 % du budget de l’Etat. « Ce n’est même pas le budget de l’Assistance publique-Hôpitaux de Paris », pour un pays de 8 millions d’habitants.
Une campagne de vaccination, « c’est une équation à quatre inconnues au moins », explique le professeur Lina, citant « l’accès aux doses, les difficultés logistiques, l’état des systèmes de santé et la capacité de convaincre la population de l’intérêt de cette vaccination ». Pour stocker et administrer les doses de vaccin, en particulier, il faut des ressources humaines et financières que bien des pays du Sud n’ont pas.
Et encore faut-il, bien sûr, disposer de ces doses. En Amérique latine et aux Caraïbes, par exemple, alors que cette vaste région a été « l’un des épicentres de la pandémie mondiale, à ce jour, seulement 56 % de la population totale de la région est entièrement vaccinée et, dans certains pays, ce pourcentage est bien inférieur », indique l’Organisation panaméricaine de la santé (OPS), le bureau régional américain de l’OMS. Cette couverture vaccinale insuffisante, relève l’OPS, est d’abord due à un manque d’accès aux vaccins : « Quand les pays riches ont pu établir des accords bilatéraux avec les fournisseurs, l’accès aux vaccins, en Amérique latine et aux Caraïbes, a été affecté. »
Le rappel, un « luxe de pays riches » ?
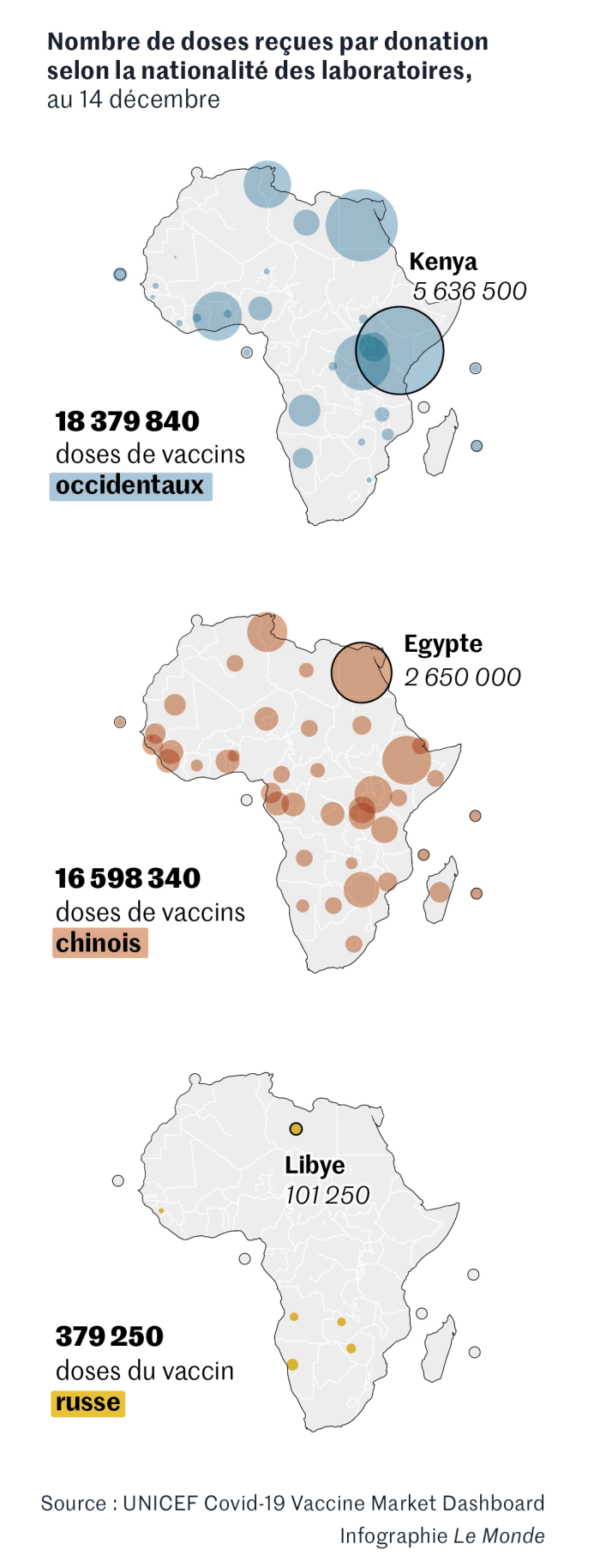
Des dispositifs vertueux ont bien été mis en place pour garantir un accès équitable à la vaccination. Le plus connu est Covax, un système codirigé par l’OMS, par Gavi. L’Alliance du vaccin et par la Coalition pour les innovations en matière de préparation aux épidémies. « Quarante pays ont démarré leurs campagnes de vaccination grâce à Covax », rappelle l’OMS. Cette solidarité repose sur des donations des pays industrialisés et du secteur privé en faveur des pays à revenu faible et intermédiaire.
Mais les promesses du dispositif n’ont pas été tenues. « Covax devait assurer la mise à disposition de 2 milliards de doses en 2021, dont la moitié pour les pays à revenu faible et intermédiaire,rappelle le docteur Lefrançois. Au 16 décembre, 725 millions de doses avaient été livrées. » Ce qui représente, malgré tout, les trois quarts des vaccins distribués dans les pays à faible revenu.
« A mon sens, on a eu tort de faire fonctionner ce dispositif sur un mode commercial, estime Marie-Paule Kieny, virologue et experte en santé publique. Il aurait fallu imposer à tous les producteurs de vaccins de donner, en temps réel, une part de leurs vaccins à Covax. » Ces dons auraient pu être une condition pour accéder aux prix élevés payés par les pays riches.
Un autre système, moins connu, complète Covax : c’est l’African Vaccine Acquisition Trust. Financé par la Banque mondiale, il se fonde sur l’achat groupé de vaccins par l’Union africaine. « Le système Covax n’a probablement pas assez mobilisé les pays africains. A l’avenir, il faudra davantage coconstruire les systèmes d’aide avec les pays du Sud », estime le docteur Lefrançois.
Faut-il, par ailleurs, voir comme un « luxe de pays riches » le fait que ceux-ci se soient lancés dans des campagnes massives de rappel, alors même que les pays du Sud sont si peu couverts par deux doses ? Le 21 octobre, l’OMS se déclarait opposée aux campagnes de rappel jusqu’à ce que l’offre de vaccins s’améliore dans les pays du Sud. Un faux débat, selon les experts. « Actuellement, il n’y a pas de goulot d’étranglement sur les doses produites », souligne le docteur Lefrançois. Rien n’empêche donc de mener les deux campagnes de front, le rappel dans les pays du Nord et la primo-vaccination dans ceux du Sud.
« Hésitation vaccinale »
Le manque d’accès aux vaccins est loin d’être le seul obstacle. Il y a aussi les défis logistiques. « Dans certains pays d’Afrique, l’absence de seringues pour la vaccination, par exemple, a empêché le déploiement de la campagne, témoigne Yap Boum, représentant d’Epicentre pour l’Afrique, la branche de recherche de Médecins sans frontières. Dans d’autres, la rupture de vaccins, notamment AstraZeneca, a freiné la dynamique de vaccination qui a débuté en mars. L’Inde, frappée de plein fouet par une troisième vague, n’a plus été en capacité de livrer des doses. »
La troisième inconnue de l’équation est, bien sûr, l’acceptation vaccinale. Le Chili, vacciné à plus de 85 %, est parvenu à susciter une adhésion massive des habitants. En Russie, par contraste, 42,5 % de la population seulement est pleinement vaccinée, alors même que ce pays produit son propre vaccin, Spoutnik V. « Les pouvoirs publics russes n’ont pas su donner confiance à la population dans la vaccination. [Le président] Poutine, par exemple, a mis très longtemps avant de confirmer qu’il s’était fait vacciner », observe la docteure Kieny.
« L’hésitation vaccinale, du fait, notamment, de la désinformation sur les effets des vaccins, a joué un grand rôle, en particulier dans les Caraïbes », reconnaît le bureau régional américain de l’OMS. De même que la confiance de certaines populations dans les médecines traditionnelles, comme à la Guadeloupe. Pour vaincre les réticences et fournir des informations fiables sur les vaccins, les campagnes de communication et l’engagement communautaire sont des leviers précieux.
En Afrique, l’adhésion vaccinale des populations varie beaucoup d’un pays à l’autre et d’une région à l’autre. « Au Cameroun, nos études réalisées avec le ministère de la santé publique montrent que plus de 75 % de la population des régions du Nord adhérent à la vaccination, contre moins de 20 % pour la région du littoral, qui abrite la capitale économique du pays, Douala », précise le professeur Boum. La communication négative autour du vaccin AstraZeneca, en mars, qui a fini par conduire à son abandon dans les pays du Nord, a aussi créé de la suspicion dans les pays du Sud. « L’impact a été certain, tout le monde est connecté aujourd’hui », relève Yazdan Yazdanpanah, chef du service des maladies infectieuses et tropicales à l’hôpital Bichat, à Paris.
« Les observations réalisées au Sénégal montrent que les opinions, attitudes et comportements face au vaccin et à la vaccination sont évolutifs, sensibles au contexte », écrivaient Alice Desclaux et Khoudia Sow, deux anthropologues de la santé à l’Institut de recherche pour le développement, dans un article publié par le média en ligne The Conversation, en septembre. Dans ce pays, l’hésitation a dominé lorsque le vaccin n’était encore qu’un objet soumis à l’influence des médias, mais « les expériences ont favorisé son acceptation, devenue demande dans le contexte alarmant de la nouvelle vague épidémique. En juillet, des attitudes positives envers le vaccin ont émergé, jusqu’à dépasser les capacités des systèmes de soin ». Un accès limité, contraint, partiel et imprévisible aux vaccins, notent aussi les deux anthropologues, fragilise aussi l’acceptation.
« Transfert de technologie »
Par ailleurs, souligne le professeur Boum, « la vaccination contre le Covid-19 n’est tout simplement pas une priorité pour de nombreux pays africains, qui, d’une part, n’ont pas été affectés par un nombre de morts important, et, d’autre part, sont confrontés à d’autres pathologies plus meurtrières, comme le paludisme ». Double peine, l’Afrique a subi 47 000 décès supplémentaires liés au paludisme en 2020, en raison des perturbations des services de soins, directement liées à la pandémie.
Quels seraient les leviers d’action pour réduire la facture vaccinale entre pays riches et pays pauvres ? Il existe, on l’a vu, des mécanismes pour faciliter l’approvisionnement en doses des pays du Sud. Mais ils sont loin de suffire. « Il faudrait favoriser la recherche et l’innovation médicale dans les pays du Sud, renforcer leurs capacités locales de production et travailler sur la levée de brevets », liste le docteur Lefrançois.
Faire tomber les brevets sur les vaccins, cependant, n’est qu’une solution partielle. « Ce n’est pas parce que les brevets vont tomber que la population d’un pays du Sud va soudain être massivement vaccinée », observe le professeur Lina. « Il faut aussi leur donner la capacité d’organiser des campagnes de vaccination et les accompagner dans le déploiement d’une stratégie de santé publique », ajoute-t-il. Dans un contexte de pandémie, il s’agit de réagir à une crise. Si rien n’a été anticipé, mettre en place des campagnes de vaccination à grande échelle, du jour au lendemain, est « terriblement difficile ». En revanche, « cela peut fonctionner si [a] déjà [été] planifié[e] une structure sur laquelle [s’]appuyer ».
Selon le professeur Boum, les concertations instaurées par l’Union africaine et certains pays (Sénégal, Afrique du Sud, Rwanda…) avec des producteurs, pour produire localement des vaccins anti-Covid-19 sont une piste importante. « Ce transfert de technologie permettra l’autonomie des pays africains en termes de vaccins anti-Covid-19. Et, à plus long terme, de produire des vaccins pour d’autres maladies qui affectent le continent, où 98 % des vaccins sont importés. » Une démarche analogue a été entreprise, en septembre, dans la région Amériques-Caraïbes : l’OPS y a lancé une plate-forme régionale pour renforcer la capacité de production.
« On a vraiment besoin d’un nouvel élan international », alerte le professeur Yazdanpanah, qui plaide pour améliorer à la fois la production locale des vaccins, la logistique de distribution et l’acceptation des populations. « Pour le VIH, on a mis des années avant de disposer de traitements efficaces. On a eu le temps de s’organiser pour en faciliter l’accès dans les pays du Sud, ajoute-t-il en tant que directeur de l’Agence nationale de recherche sur le sida. Mais la pandémie de Covid-19 a été brutale. Si le nationalisme des pays du Nord reste vivace, beaucoup de dispositifs ont été malgré tout mis en place. »
Reste cet autre contraste troublant : alors que la plupart des pays peinent à offrir la vaccination à leurs populations, dans les pays riches, une frange d’irréductibles refuse cette protection sans saisir sa chance. « Pour moi, le problème éthique réside aussi dans cette confrontation », regrette le professeur Lina.

Aucun commentaire:
Enregistrer un commentaire